Skąd biorą się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, czyli HPV (ang. human papillomavirus). Te niegroźne, choć często nieestetyczne narośla mogą pojawić się praktycznie na każdej części ciała, przybierając różne formy i rozmiary. Zrozumienie, skąd biorą się kurzajki, jest kluczowe dla zapobiegania ich powstawaniu oraz skutecznego leczenia. Wirus HPV jest niezwykle rozpowszechniony, a jego obecność w otoczeniu człowieka jest powszechna. Wirusy te preferują ciepłe i wilgotne środowiska, co sprawia, że miejsca takie jak baseny, sauny, szatnie czy siłownie stanowią potencjalne źródło infekcji. Droga zakażenia jest zazwyczaj kontaktowa – poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z zanieczyszczonymi powierzchniami.
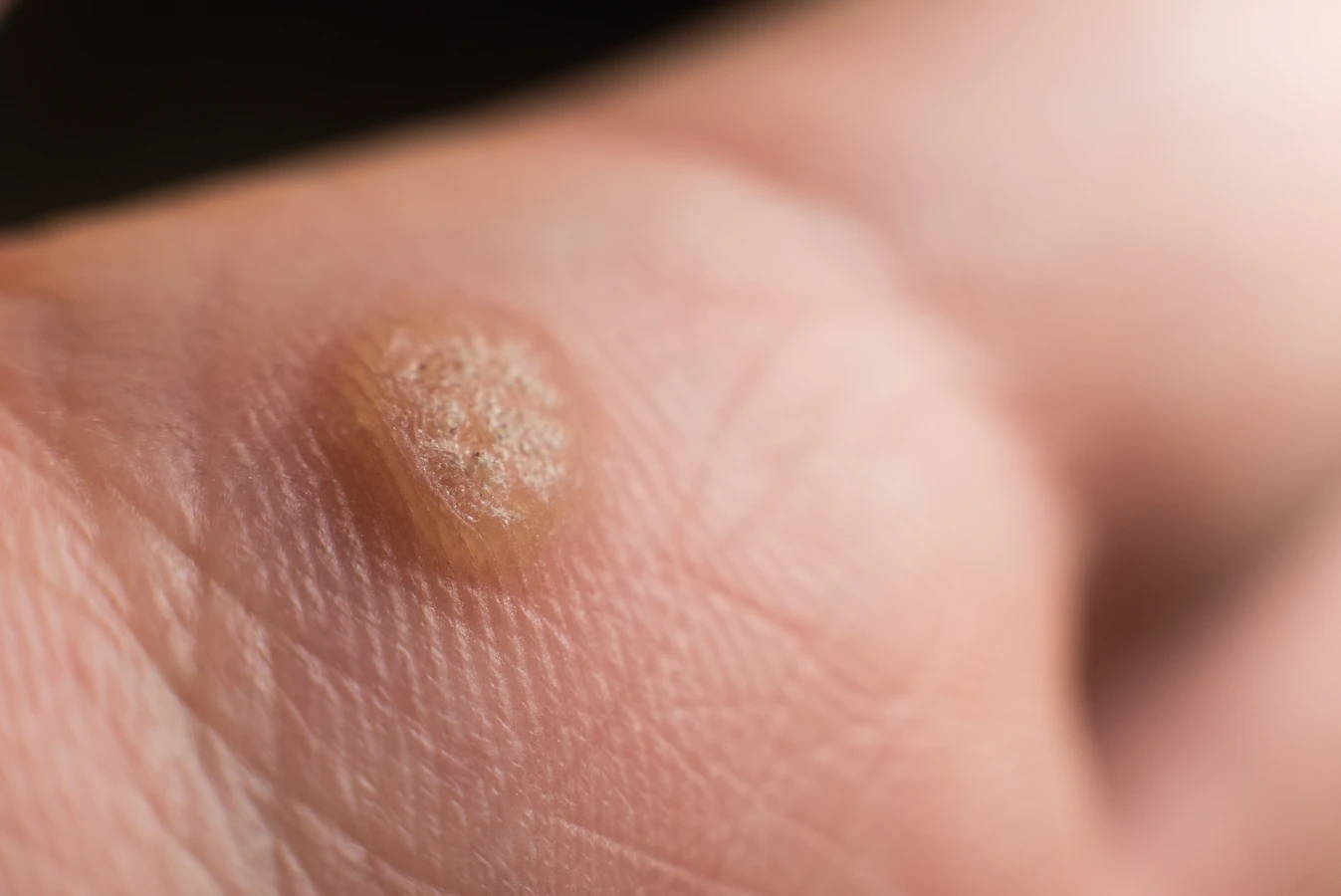
Rozpoznanie kurzajki zazwyczaj nie sprawia większych trudności, choć w niektórych przypadkach może być mylona z innymi zmianami skórnymi, takimi jak odciski czy znamiona. Najczęściej kurzajki manifestują się jako twarde, szorstkie w dotyku grudki o nieregularnej powierzchni. Mogą być pojedyncze lub występować w skupiskach, tworząc tak zwane „mozaiki”. Ich kolor może wahać się od cielistego, poprzez szary, aż po brązowy. Na powierzchni kurzajki można czasem zaobserwować drobne, czarne punkciki – są to zatkane naczynia krwionośne, które świadczą o aktywności wirusa. Lokalizacja kurzajek jest bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach, palcach, stopach (gdzie nazywane są brodawkami podeszwowymi), a także na łokciach i kolanach. Rzadszym, ale możliwym miejscem występowania są okolice narządów płciowych, gdzie przenoszone są specyficzne typy wirusa HPV, wymagające odrębnego podejścia diagnostycznego i terapeutycznego.
Istnieje wiele typów wirusa HPV, a każdy z nich może wywoływać różne rodzaje brodawek. Na przykład, wirusy HPV typu 1 i 4 często odpowiadają za brodawki podeszwowe, podczas gdy typy 2 i 3 są odpowiedzialne za brodawki zwykłe na dłoniach i palcach. Wirusy HPV typu 6 i 11 są z kolei najczęściej związane z brodawkami płciowymi. Należy podkreślić, że większość kurzajek nie jest groźna dla zdrowia i często ustępuje samoistnie po pewnym czasie, nawet bez leczenia. Jednak proces ten może trwać miesiącami, a nawet latami, a same brodawki mogą być bolesne, rozprzestrzeniać się lub być źródłem kompleksów.
Jakie są główne drogi przenoszenia się wirusa HPV
Główną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez ludzkiego wirusa brodawczaka (HPV). Wirus ten jest niezwykle powszechny i istnieje ponad 100 jego typów, z czego około 60 może infekować skórę i błony śluzowe człowieka. Kluczowe jest zrozumienie, w jaki sposób dochodzi do zakażenia, aby móc skutecznie minimalizować ryzyko. Najczęstszą drogą transmisji jest bezpośredni kontakt skóra do skóry z osobą zarażoną wirusem. Jeśli na skórze osoby zakażonej znajdują się aktywne brodawki, wirus może łatwo przenieść się na zdrową skórę innej osoby poprzez dotyk. Dotyczy to zarówno kontaktu bezpośredniego, jak i pośredniego, na przykład poprzez dzielenie się ręcznikami, ubraniami czy innymi przedmiotami osobistego użytku.
Szczególnie sprzyjające warunki do transmisji wirusa HPV panują w miejscach publicznych o podwyższonej wilgotności i temperaturze. Baseny, sauny, łaźnie, siłownie, a także szatnie i prysznice wspólne to miejsca, gdzie wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy ławki. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ wirus może wnikać przez mikrourazy i pęknięcia na skórze stóp. Brodawki podeszwowe, które często pojawiają się na stopach, są tego klasycznym przykładem. Ich szorstka powierzchnia może łatwo ocierać się o zanieczyszczone podłoże, prowadząc do infekcji.
Inną istotną drogą przenoszenia jest kontakt z zakażonymi przedmiotami, czyli tak zwana transmisja pośrednia. Wirus HPV jest dość odporny na czynniki zewnętrzne i może przetrwać na różnych powierzchniach przez pewien czas. Dotykanie poręczy, klamek, przycisków w miejscach publicznych, a następnie pocieranie własnej skóry, szczególnie w miejscach, gdzie są mikrourazy, może doprowadzić do zakażenia. Dzieci, ze względu na częste zabawy na placach zabaw, w piaskownicach czy na podłogach w przedszkolach, są szczególnie narażone na tego typu infekcje. Warto również pamiętać, że wirus HPV może być przenoszony przez autoinokulację, czyli samoczynne przenoszenie się wirusa z jednej części ciała na inną. Na przykład, drapanie kurzajki na dłoni i następnie dotykanie innej części skóry może spowodować pojawienie się nowych zmian.
Należy zaznaczyć, że nie każda ekspozycja na wirusa HPV skutkuje powstaniem kurzajki. Układ odpornościowy zdrowej osoby często jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany skórne. Jednakże, osłabiona odporność, stres, niedobory witamin, a także obecność innych schorzeń mogą sprzyjać rozwojowi infekcji i powstawaniu brodawek. Szczególnym przypadkiem jest przenoszenie wirusa HPV na narządy płciowe, co prowadzi do powstania kłykcin kończystych. W tym przypadku drogi zakażenia są głównie seksualne, choć możliwe jest również przeniesienie przez kontakt z zakażoną powierzchnią (np. w saunie) lub przez matkę na dziecko podczas porodu.
Czy układ odpornościowy ma wpływ na powstawanie kurzajek
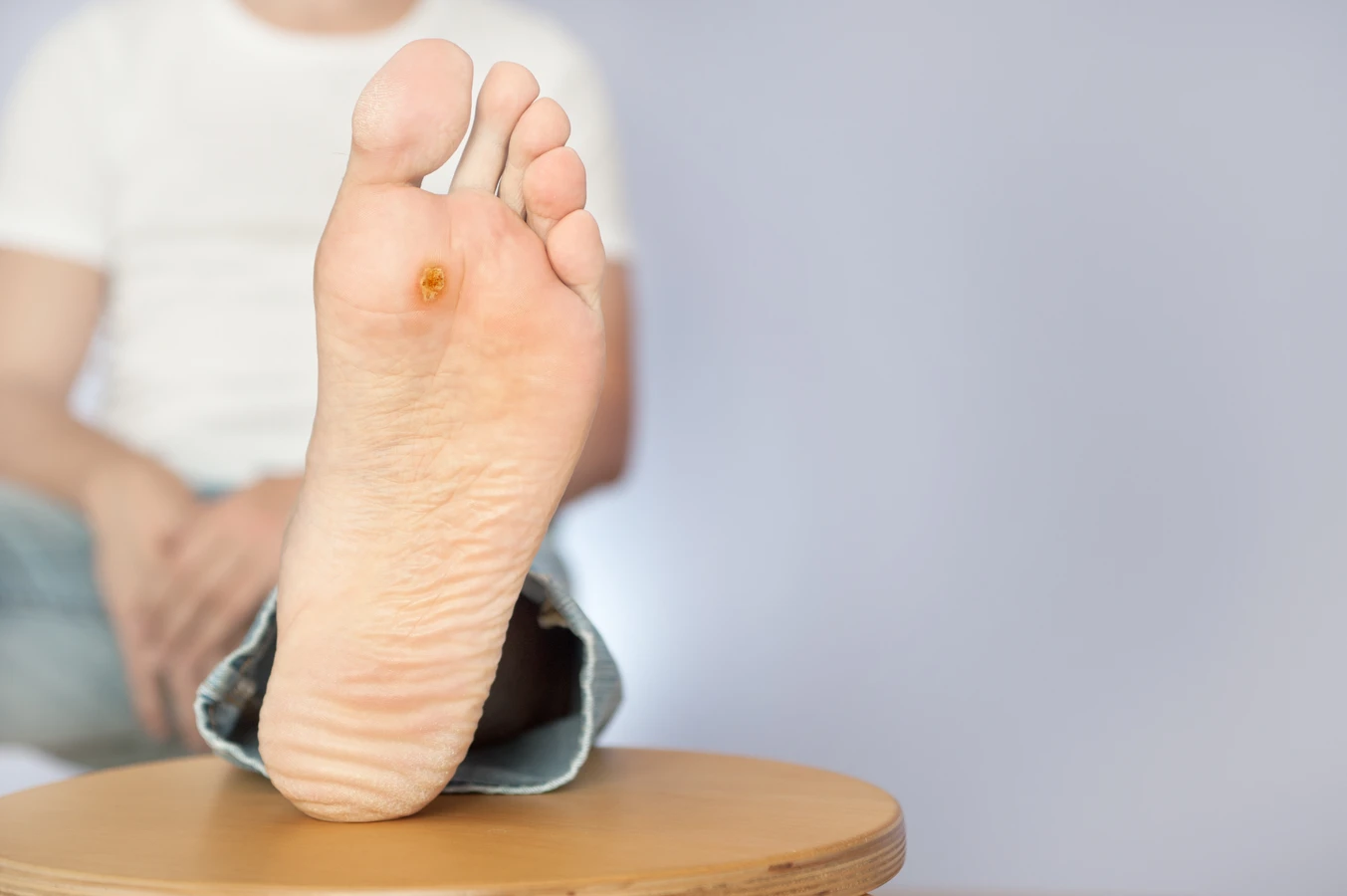
U osób z silnym i prawidłowo funkcjonującym układem odpornościowym, odpowiedź immunologiczna jest zazwyczaj szybka i skuteczna. Komórki odpornościowe rozpoznają wirusa jako obcego intruza i uruchamiają mechanizmy obronne, które mają na celu jego zniszczenie lub neutralizację. W takich przypadkach wirus może zostać wyeliminowany z organizmu, zanim zdąży on zainfekować komórki skóry i doprowadzić do powstania widocznej kurzajki. Nawet jeśli dojdzie do początkowej infekcji, układ odpornościowy może być w stanie kontrolować replikację wirusa i zapobiegać rozwojowi zmian. To dlatego wiele osób jest nosicielami wirusa HPV, ale nigdy nie rozwija brodawek.
Z drugiej strony, u osób z osłabionym układem odpornościowym, infekcja wirusem HPV ma znacznie większe szanse na rozwój i manifestację w postaci kurzajek. Czynniki, które mogą prowadzić do osłabienia odporności, są liczne i obejmują między innymi: przewlekły stres, niedobory żywieniowe (szczególnie brak witamin A, C, E oraz cynku i selenu), choroby przewlekłe (takie jak cukrzyca, choroby autoimmunologiczne, HIV/AIDS), przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów), a także ogólne osłabienie organizmu spowodowane niedostateczną ilością snu czy brakiem aktywności fizycznej. W takich sytuacjach układ odpornościowy nie jest w stanie skutecznie walczyć z wirusem, co ułatwia mu namnażanie się i wywoływanie zmian skórnych.
Warto również zauważyć, że sama obecność kurzajek może być czasem sygnałem, że układ odpornościowy potrzebuje wsparcia. Nawracające infekcje wirusowe, w tym częste pojawianie się nowych brodawek, mogą wskazywać na obniżoną odporność. Dlatego też, oprócz miejscowego leczenia zmian skórnych, często zaleca się również działania mające na celu wzmocnienie całego organizmu. Obejmuje to zdrową dietę bogatą w warzywa i owoce, odpowiednią ilość snu, regularną aktywność fizyczną, a w niektórych przypadkach suplementację witamin i minerałów. Wzmocnienie układu odpornościowego nie tylko pomoże w walce z istniejącymi kurzajkami, ale także zmniejszy ryzyko ponownych infekcji w przyszłości.
Czynniki ryzyka sprzyjające pojawianiu się kurzajek na skórze
Poza bezpośrednim kontaktem z wirusem HPV, istnieje szereg czynników, które mogą zwiększać podatność na rozwój kurzajek. Zrozumienie tych czynników ryzyka pozwala na podjęcie odpowiednich środków zapobiegawczych i minimalizowanie szansy na infekcję. Jednym z najważniejszych czynników jest wspomniana już wcześniej kondycja układu odpornościowego. Jak zostało omówione, osoby z osłabioną odpornością, niezależnie od przyczyny, są bardziej narażone na rozwój brodawek. Dotyczy to nie tylko osób z chorobami autoimmunologicznymi czy przyjmujących leki immunosupresyjne, ale także osób starszych, dzieci, a nawet osób żyjących pod dużą presją stresu.
Wilgotne i ciepłe środowisko, w którym wirus HPV doskonale się rozwija, również stanowi istotny czynnik ryzyka. Miejsca takie jak wspomniane już baseny, sauny, siłownie, ale także miejsca pracy o podwyższonej wilgotności, mogą sprzyjać zarówno transmisji wirusa, jak i jego namnażaniu na skórze. Osoby, które często korzystają z takich miejsc, powinny zachować szczególną ostrożność. Dotyczy to również osób pracujących w zawodach wymagających długotrwałego kontaktu z wodą, na przykład pracowników myjni samochodowych, fryzjerów czy personelu sprzątającego, których dłonie są stale narażone na wilgoć.
Mikrourazy i uszkodzenia skóry stanowią bramę dla wirusa HPV. Nawet niewielkie skaleczenia, zadrapania, pęknięcia skóry, a także suchość naskórka, mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego osoby z problemami skórnymi, takimi jak egzema, łuszczyca czy atopowe zapalenie skóry, są bardziej podatne na infekcje wirusowe. Szczególną uwagę należy zwrócić na pielęgnację skóry, zwłaszcza dłoni i stóp, aby utrzymać ją w dobrej kondycji i zapobiegać powstawaniu drobnych uszkodzeń. Utrzymywanie skóry nawilżonej i elastycznej może pomóc w zapobieganiu wnikaniu wirusa.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, ze względu na rozwijający się jeszcze układ odpornościowy oraz częstsze narażenie na kontakt z wirusem w środowisku szkolnym i przedszkolnym, częściej doświadczają infekcji HPV i rozwoju kurzajek. Z drugiej strony, osoby starsze mogą mieć osłabioną odporność, co również zwiększa ryzyko. Dodatkowo, niektóre badania sugerują, że pewne predyspozycje genetyczne mogą wpływać na podatność na infekcje wirusowe, jednak jest to obszar wymagający dalszych badań.
Warto również wspomnieć o braku odpowiedniej higieny. Chociaż samo mycie rąk nie zapobiega całkowicie infekcji, to jednak utrzymanie czystości skóry, szczególnie po kontakcie z potencjalnie zanieczyszczonymi powierzchniami, może ograniczyć ryzyko. Unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki czy przybory do pielęgnacji, jest również ważnym elementem profilaktyki. Podsumowując, czynniki ryzyka są wielorakie i często działają w synergii, dlatego kompleksowe podejście do profilaktyki jest kluczowe.
Leczenie i profilaktyka kurzajek na dłoniach i stopach
Kurzajki, zwłaszcza te zlokalizowane na dłoniach i stopach, mogą być nie tylko uciążliwe, ale także bolesne i trudne do usunięcia. Istnieje wiele metod leczenia, których skuteczność zależy od wielkości, liczby i lokalizacji brodawek, a także od indywidualnej odpowiedzi organizmu. Wybór metody powinien być zawsze konsultowany z lekarzem lub farmaceutą. Jedną z najczęściej stosowanych metod jest leczenie dostępne bez recepty, oparte na preparatach zawierających kwas salicylowy lub kwas mlekowy. Substancje te działają keratolitycznie, czyli złuszczają naskórek, stopniowo niszcząc warstwy kurzajki. Preparaty te występują w postaci płynów, maści czy plastrów i wymagają regularnego stosowania przez dłuższy czas.
Inną popularną metodą jest krioterapia, czyli zamrażanie brodawki za pomocą ciekłego azotu. Zabieg ten jest zazwyczaj przeprowadzany w gabinetach lekarskich lub kosmetycznych. Niska temperatura powoduje zniszczenie komórek brodawki, a następnie jej obumarcie i odpadnięcie. Czasami konieczne jest powtórzenie zabiegu. Alternatywą dla profesjonalnej krioterapii są dostępne w aptekach zestawy do samodzielnego zamrażania kurzajek, jednak ich skuteczność może być niższa, a ryzyko uszkodzenia zdrowej skóry wokół brodawki większe.
W bardziej opornych przypadkach lekarz może zalecić metody farmakologiczne na receptę, takie jak stosowanie preparatów z podofilotoksyną lub imikwimodem. Podofilotoksyna działa cytostatycznie, niszcząc komórki wirusa, podczas gdy imikwimod stymuluje układ odpornościowy do walki z infekcją. W skrajnych przypadkach, gdy inne metody zawiodą, konieczne może być chirurgiczne usunięcie kurzajki, na przykład poprzez wycięcie lub elektrokoagulację (wypalenie prądem). Są to metody inwazyjne, które wymagają znieczulenia i wiążą się z ryzykiem powstania blizn.
Profilaktyka jest kluczowa w zapobieganiu powstawaniu kurzajek. Należy unikać chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie. W takich miejscach zawsze zaleca się noszenie obuwia ochronnego. Ważne jest również, aby dbać o higienę osobistą, regularnie myć ręce i unikać dotykania brodawek, aby nie przenosić wirusa na inne części ciała lub na inne osoby. W przypadku posiadania brodawek, należy unikać drapania ich lub obgryzania, a także nie dzielić się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku.
Utrzymywanie skóry w dobrej kondycji, odpowiednie nawilżenie i ochrona przed uszkodzeniami, również odgrywają ważną rolę w profilaktyce. Wzmocnienie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną może pomóc organizmowi w skuteczniejszej walce z wirusem HPV. Warto również pamiętać, że nawet po skutecznym wyleczeniu kurzajki, wirus HPV może nadal być obecny w organizmie, dlatego nawroty są możliwe. Regularna obserwacja skóry i szybka reakcja na pojawienie się nowych zmian są kluczowe.
Różnice między kurzajkami a innymi zmianami skórnymi
Wiele osób zastanawia się, jak odróżnić kurzajkę od innych, podobnych zmian skórnych, takich jak odciski, nagniotki czy nawet znamiona. Chociaż niektóre z tych zmian mogą wydawać się podobne na pierwszy rzut oka, istnieją pewne cechy charakterystyczne, które pozwalają na ich rozróżnienie. Kluczowe jest zrozumienie, że kurzajka jest zmianą infekcyjną wywołaną przez wirusa HPV, podczas gdy odciski i nagniotki są reakcją skóry na ucisk i tarcie. Znamiona natomiast są łagodnymi nowotworami skóry powstałymi z melanocytów.
Najbardziej charakterystyczną cechą kurzajki jest jej szorstka, nierówna powierzchnia, często przypominająca kalafior lub brokuł. Na powierzchni brodawki można zauważyć drobne, czarne punkciki, które są zatkanymi naczyniami krwionośnymi. Te punkciki są swoistym „podpisem” wirusa HPV. Kurzajki mogą mieć różne rozmiary i kształty, od małych grudek po większe, płaskie lub wypukłe narośla. Na stopach, czyli brodawki podeszwowe, mogą być spłaszczone przez nacisk podczas chodzenia i często pokryte zrogowaciałym naskórkiem, co może sprawiać wrażenie odcisku. Jednak po zeskrobaniu tej warstwy można zazwyczaj dostrzec charakterystyczne punkciki.
Odciski i nagniotki, w przeciwieństwie do kurzajek, zazwyczaj mają gładką, błyszczącą powierzchnię. Są one wynikiem nadmiernego nacisku lub tarcia na skórę, na przykład od źle dopasowanego obuwia. Odciski mają zazwyczaj centralny rdzeń, który może powodować ból podczas ucisku. Nagniotki są bardziej rozległe i płaskie, z wyraźnie zrogowaciałą warstwą naskórka. W odróżnieniu od kurzajek, odciski i nagniotki nie są wywołane przez wirusa i nie posiadają charakterystycznych czarnych punkcików.
Znamiona, czyli pieprzyki, to zazwyczaj zmiany barwnikowe, które mogą być płaskie lub wypukłe, o gładkiej lub lekko nierównej powierzchni. Ich kolor może być różny – od jasnobrązowego po niemal czarny. Choć większość znamion jest niegroźna, należy je obserwować pod kątem zmian w kształcie, kolorze, wielkości czy pojawienia się swędzenia lub krwawienia, co może świadczyć o rozwoju czerniaka – złośliwego nowotworu skóry. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem.
Ważne jest, aby prawidłowo zdiagnozować zmianę skórną przed podjęciem leczenia. Samodzielne próby leczenia odcisku jako kurzajki lub odwrotnie mogą być nieskuteczne i prowadzić do podrażnień lub pogorszenia stanu skóry. W przypadku wątpliwości, czy dana zmiana jest kurzajką, warto udać się do lekarza, który na podstawie oględzin lub dodatkowych badań będzie w stanie postawić prawidłową diagnozę i zalecić odpowiednie leczenie. Pamiętajmy, że wirusowe pochodzenie kurzajek wymaga innego podejścia terapeutycznego niż zmiany powstałe w wyniku mechanicznego drażnienia skóry.
Jak wirus HPV wpływa na powstawanie kurzajek na różnych obszarach ciała
Ludzki wirus brodawczaka (HPV) jest wszechstronny w swoim działaniu, co oznacza, że może infekować różne obszary ciała, prowadząc do powstawania specyficznych rodzajów kurzajek. Różnice w budowie skóry, narażeniu na czynniki zewnętrzne oraz odpowiedzi immunologicznej w poszczególnych miejscach ciała mogą wpływać na to, jak wirus się manifestuje. Najczęściej spotykamy kurzajki na dłoniach i palcach, które są związane z wirusami HPV typu 2 i 3. Są to zazwyczaj pojedyncze, twarde, szorstkie narośla, które mogą być bolesne, zwłaszcza gdy uciskają na nerwy.
Na stopach, kurzajki przybierają postać brodawek podeszwowych. Często są one spłaszczone przez nacisk podczas chodzenia i pokryte zrogowaciałym naskórkiem, co sprawia, że mogą być mylone z odciskami. Wirusy HPV typu 1 i 4 są najczęściej odpowiedzialne za ten typ brodawek. Brodawki podeszwowe mogą być bardzo bolesne i utrudniać chodzenie, a ich leczenie bywa trudniejsze niż w przypadku brodawek na dłoniach, ze względu na warstwę zrogowaciałego naskórka.
W okolicach twarzy, szyi, a także na łokciach i kolanach, mogą pojawiać się brodawki płaskie. Są one zazwyczaj mniejsze, bardziej gładkie i lekko uniesione ponad powierzchnię skóry, często w kolorze skóry lub lekko brązowym. Mogą występować pojedynczo lub w większych skupiskach. W przypadku brodawek płaskich na twarzy, ważne jest, aby ich nie drapać ani nie drapać, aby uniknąć rozprzestrzeniania się wirusa i potencjalnego powstawania blizn. W tym obszarze, podobnie jak w przypadku brodawek na narządach płciowych, mogą występować typy wirusa HPV o wyższym potencjale onkogennym, dlatego zawsze zaleca się konsultację lekarską.
Najbardziej specyficzne i wymagające odrębnego podejścia są brodawki płciowe, znane jako kłykciny kończyste. Są one wywoływane przez inne typy wirusa HPV (głównie 6 i 11), a ich transmisja odbywa się głównie drogą płciową. Mogą przybierać postać małych, kalafiorowatych narośli, często zlokalizowanych na zewnętrznych narządach płciowych, w okolicy odbytu, a także na błonach śluzowych. Leczenie tych brodawek wymaga szczególnej ostrożności i powinno być prowadzone pod nadzorem lekarza specjalisty, ze względu na delikatność skóry w tych okolicach oraz ryzyko przeniesienia na partnera seksualnego.
Należy pamiętać, że układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV, niezależnie od lokalizacji zmian. Silny system immunologiczny może zapobiegać infekcji lub skutecznie zwalczać istniejące brodawki. Dlatego też, oprócz miejscowego leczenia, warto zadbać o ogólną kondycję organizmu, zdrową dietę i styl życia, co może zmniejszyć ryzyko nawrotów i pojawienia się nowych zmian skórnych.